- Что представляет собой врожденная катаракта глаза
- Причины врожденной катаракты
- Симптомы врожденной катаракты
- Классификация врожденной катаракты
- Диагностика врожденной катаракты
- Лечение врожденной катаракты
- Как лечат врожденную катаракту глаз сегодня — когда нужна операция
- Чем опасно помутнение хрусталика при врожденной катаракте у детей
- Прогноз и профилактика врожденной катаракты
Помутнение хрусталика – одна их самых распространенных причин нарушения зрения младенцев. Опасность заключается в том, что недуг сложно диагностируется и часто сопровождается другими офтальмологическими заболеваниями. Заболевание носит, как наследственный характер, так и приобретенный внутриутробно.
Что представляет собой врожденная катаракта глаза
Хрусталик — прозрачное анатомическое образование, имеющее двояковыпуклую форму. Его формирование осуществляется в первые недели внутриутробного развития плода. При нарушении формирования эмбриональных тканей, развивается врожденная катаракта.
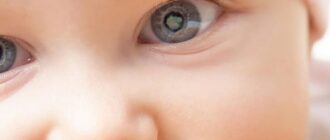
Врожденная катаракта — частичное либо полное помутнение глазного хрусталика. В разной степени проявляется с момента рождения ребенка: от едва заметного пятна до полностью пораженного хрусталика.
Болезнь часто сочетается с другими пороками развития глазного яблока, нередко носит наследственный характер, может быть следствием внутриутробной патологии. Чаще врожденные катаракты бывают двусторонними, однако не исключается одностороннее поражение хрусталика.
Сегодня проблеме уделяется особое внимание. Заболевание вызывается множеством причин, поэтому все усилия направлены на раннюю диагностику катаракты и профилактические меры. Совершенствуются и хирургические методы лечения. Все меры направлены на сохранение зрения ребенка.
Причины врожденной катаракты
Причин развития патологии не так много, к ним относят:
- инфекционные заболевания матери на первом триместре — токсоплазмоз, краснуха, герпес;
- сахарный диабет у матери;
- метаболические нарушения в организме малыша;
- патологические метаболические нарушения в организме матери.
Внутриутробно патология у детей возникает также, если плод сам пострадал от глазных воспалительных инфекций: например, от ирита – воспаления радужной оболочки глаза.
Симптомы врожденной катаракты
Основной симптом недуга — помутнение хрусталика разной степени. В клинической картине патология проявляется заметным белым пятном на фоне радужки, но чаще встречаются случаи врожденной катаракты, когда данный признак отсутствует.
При одностороннем поражении отмечается сходящееся косоглазие. Иногда проявляется дрожание глазного яблока патологическое ритмическое. Практически у всех детей с двусторонней врожденной катарактой выявляется нистагм.
Примерно в двухмесячном возрасте здоровые дети уже могут следить взглядом за предметом, но при заболевании этого не происходит, либо малыш все время поворачивается в сторону предмета только здоровым глазом. При внимательном наблюдении за поведением малыша болезнь можно диагностировать с первых дней жизни.
Наличие множественных внутренних пороков развития требует особенного внимательного отношения к зрительному органу малыша, так как врожденная катаракта может являться симптомом других врожденных синдромов.
Классификация врожденной катаракты
Для лучшего определения характера болезни, выбора тактики лечения существует классификация. Врожденная катаракта у взрослых и детей делится по происхождению, виду, локализации, степени снижения зрения с учетом осложнений или сопутствующих изменений.
Вопрос о происхождении болезни решается непросто. Медико-генетические консультации не всегда можно провести, поэтому каждый конкретный случай врачом изучается тщательно, собирается анамнез и характер течения беременности.
По морфологическим изменениям болезнь классифицируется:
- капсулярная — помутнение капсулы хрусталика;
- полярная — помутнение переднего или заднего полюса;
- слоистая — помутнения по периферии от ядра, что значительно нарушает зрение;
- ядерная — чаще это наследственная форма, ограничивается ядром, поражая оба хрусталика;
- полная — тотальное помутнение хрусталика;
- пленчатая — помутнение хрусталика завершается его рассасыванием, остается лишь капсула в виде пленки.
По происхождению патология делится на наследственную или внутриутробную. Первая — передается малышу от одного из родителей, вторая — развивается непосредственно во время беременности.
Атипичной считают катаракту сложной формы.
Выделяют одностороннюю и двустороннюю катаракту, также заболевание классифицируется по степени снижения зрения (выделяют I-III степени). Некоторые классификации отдельно выделяют осложненную форму, но так можно назвать любое помутнение хрусталика, сопровождающееся заболеваниями других органов.
Диагностика врожденной катаракты
Первичная диагностика проводится во время планового УЗИ беременной. Уже во втором триместре хрусталик визуализируется на УЗИ, в норме – это темное пятно. Иногда не удается достоверно исключить или подтвердить диагноз, тогда это делают позже в третьем триместре.
Важно понимать, что на данном этапе диагноз невозможно точно подтвердить, но само заболевание можно заподозрить, статистика показывает — метод в высокой степени достоверен.
После рождения ребенка педиатр сможет заметить только интенсивное помутнение хрусталика центральной локализации. Чаще всего диагностировать катаракту при визуальном осмотре не удается. Осмотр детского офтальмолога обязателен для всех новорожденных.
Специалист может подтвердить диагноз, заметив даже незначительное нарушение проходимости света через хрусталик. Поскольку врожденная катаракта сопутствует многим внутриутробным инфекциям, обменным нарушениям, хромосомным патологиям, то при их диагностике ребенок будет обследоваться для исключения глазных дефектов.
Для диагностики используются следующие инструментальные методы:
- офтальмоскопия,
- щелевая биомикроскопия,
- УЗИ глазного яблока.
Все они позволяют определить изменение прозрачности хрусталика или исключить схожие по клинике заболевания.
Лечение врожденной катаракты
Консервативные методы лечения эффективны только при незначительном помутнении хрусталика. В терапии используются цитопротекторы, витамины. Но чаще лечение врожденной катаракты проводится оперативно. Хирургическое удаление важно провести как можно раньше, чтобы обеспечить условия для правильного развития глазного яблока.
Ранняя диагностика заболевания позволяет либо остановить развитие катаракты без хирургического вмешательства, либо провести операцию, позволяя зрительной системе полноценно развиваться. Поэтому все родители обязаны уделять здоровью своих детей максимум внимания.
Если обнаруженное заболевание не имеет больших размеров, не мешает полноценному развитию зрительной системы, то операция необязательна. В этом случае, назначают медикаментозный курс лечения, способный затормозить развитие патологии, улучшить состояние глаза немного.
При активном росте катаракты хирургическое вмешательство единственный способ лечения. Благодаря развитию современной медицины и технологиям, операции можно проводить в любом возрасте пациента. Состояние после хирургического вмешательства называется афакией, требует длительного наблюдения и коррекции.
Афакия корригируется при помощи очков либо контактных или интраокулярных линз. Наблюдение рекомендуется для исключения послеоперационных осложнений – глаукомы, отслойки сетчатки, отека роговицы, эндофтальмита или амблиопии.
Чем раньше будет диагностирована и устранена врожденная катаракта, тем лучше, поскольку, будучи пораженным болезнью, глаз начнет неправильно развиваться, что в будущем, приведет к невозможности восстановления зрения.
Как лечат врожденную катаракту глаз сегодня — когда нужна операция
При установленном диагнозе лечение путем хирургического вмешательства проводится детям, начиная с двух-трех месяцев жизни. До 6 недель малышам не назначают операций из-за риска осложнений после общего наркоза.
В трехмесячном возрасте для удаления патологического хрусталика достаточно сделать совсем небольшой надрез, поскольку мягкое ещё вещество легко удаляется аспиративно-ирригационным методом.
Сегодня проводится несколько видов оперативного вмешательства:
- интракапсулярная экстракция — удаление хрусталика вместе с капсулой;
- экстракапсулярная экстракция — капсула хрусталика остается на месте, удаляется лишь ядро и вещество;
- криоэкстракция — извлечение хрусталика путем примораживания его к охлажденному инструменту криоэкстрактора;
- факоэмульсификация – извлечение размягченного вещества через маленькие разрезы; на место пораженного хрусталика помещают особую гибкую линзу.
Чем опасно помутнение хрусталика при врожденной катаракте у детей
Если при удалении катаракты зрение у взрослых может восстановиться полностью, то ребёнок изначально рождается с незрелой зрительной системой, которая формируется до 8‑10 лет.
Это заболевание довольно сложно диагностировать без специального обследования. При этом вовремя не обнаруженная врожденная катаракта грозит полной пожизненной слепотой. В первые годы жизни зрение формируется, поэтому, если хрусталик мутный, глаз привыкает не воспринимать изображение, а свет не стимулирует развитие сетчатки. В этом случае даже после удаления хрусталика зрение невозможно восстановить.
Офтальмологи рекомендуют удалять мутный хрусталик как можно раньше после рождения.
Катаракта является серьёзным препятствием на пути к нормальному развитию глаза, так как вызывает сенсорную депривацию, способную привести к развитию стойкой обскурационной амблиопии, косоглазию, нистагму, формированию неправильной фиксации.
Младенец, лишенный возможности из-за непрозрачного хрусталика видеть окружающие предметы, постепенно утрачивает возможность научиться смотреть.
Прогноз и профилактика врожденной катаракты
Профилактика врожденной катаракты плода проводится во время беременности. Необходимо исключить контакт женщины с инфекционными больными, минимизировать воздействие вредных факторов — алкоголь, курение, лучевые методы диагностики и терапии.
Женщинам, страдающим сахарным диабетом, показано наблюдение эндокринолога на протяжении всей беременности. Хромосомные патологии чаще диагностируются до родов, и далее женщина уже может принять решение о прерывании беременности или осознанном вынашивании ребенка. Специфическая профилактика врожденной катаракты отсутствует.
Если же помутнения хрусталика незначительны и не требуют ранней экстракции, то рекомендуется диспансерное наблюдение офтальмолога:
- в первый год осмотр проводится раз в 2 месяца;
- на второй и третий год — один раз в 4 месяца;
- в дальнейшем — раз в полгода.
По показаниям в этот период с целью профилактики и лечения амблиопии проводят коррекцию аномалий рефракции, плеоптическое лечение или медикаментозное расширение зрачка.