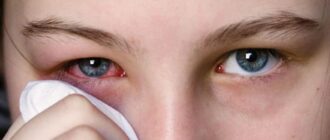
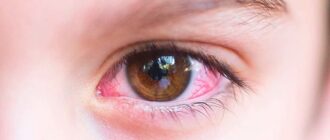
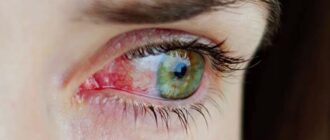
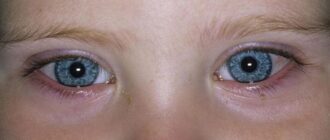
Конъюнктивит — острое воспаление конъюнктивы, то есть слизистой оболочки глаза. В качестве причин, провоцирующих воспаление, чаще всего выступают инфекции либо аллергические реакции. При первых признаках заболевания не каждый пациент спешит к врачу, старается избавиться от симптомов самостоятельно. Это зачастую приводит к затягиванию воспалительного процесса, развитию осложнений. Чтобы этого не происходило, нужно понимать опасность конъюнктивитов, знать причины их возникновения, симптомы, меры профилактики.
Что такое острый конъюнктивит
Острый конъюнктивит — это острое воспаление слизистой оболочки глаза, главная функция которой выработка слёзной жидкости, увлажнение и защита глаза. По статистике конъюнктивиты поражают 15% всего населения земного шара.
У взрослого человека чаще, чем у малышей, встречаются бактериальные конъюнктивиты, вызванные половой инфекцией — хламидией, гонококком, другими возбудителями. Кроме того, вредные условия труда — пыль, аллергены, зрительные нагрузки, увеличивают частоту возникновения заболевания. Хронические заболевания других внутренних органов могут во много раз увеличить вероятность возникновения недуга.
Новорождённый ребёнок в норме должен рождаться со стерильной конъюнктивой. Если в конъюнктивальный мешок попала инфекция, то у малыша «закисают» глаза после сна, отекают веки. У детей старше года чаще, чем у взрослых, встречаются вирусные или аллергические конъюнктивиты, которые часто приводят к нарушению зрения.
Острый бактериальный конъюнктивит довольно часто сочетается с инфекционным блефаритом, кератитом. Заболеваемость имеет сезонную зависимость, наиболее часто развивается у детей 2-7 лет, приобретает характер эпидемических вспышек в детских коллективах. Опасность патологии заключается в вероятности развития кератита, дакриоцистита, флегмоны слезного мешка, орбиты.
Причины появления заболевания
Причины острого конъюнктивита могут быть самыми различными, но наиболее частой являются болезнетворные бактерии —
- гонококки,
- стафилококки,
- стрептококки,
- пневмококки.
Дополнительными факторами риска являются температурное воздействие —
- переохлаждение или перегрев организма,
- длительное истощение,
- механические повреждения,
- перенесенные ранее заболевания,
- недостатки зрения — близорукость, дальнозоркость.
Развитию острого бактериального конъюнктивита способствует
- ослабление общего и местного иммунного ответа,
- механические повреждения глаз,
- попадание инородных тел в глаза,
- перенесенные вирусные заболевания,
- стрессы,
- переохлаждение,
- длительное местное использование глюкокортикоидов.
Возникновение острого бактериального конъюнктивита может быть связано с заболеваниями кожи, ЛОР-органов, патологией глаз. Передается недуг от одного человека к другому, как правило, при несоблюдении основных правил личной гигиены.
Симптомы и признаки
Симптомы конъюнктивита в основном зависят именно от причин заболевания, но все же любые формы конъюнктивита можно охарактеризовать рядом общих симптомов — это покраснение и отек конъюнктивы век, наличие гнойного или слизистого отделяемого.
К наиболее очевидным симптомам, которыми отличается острый конъюнктивит, относятся:
- Жжение и боль в глазах, часто больные жалуются на ощущение «песка в глазах».
- Повышенное слезоотделение.
- Покраснение слизистой оболочки.
- Высокая чувствительность к источникам света.
- Возможно также выделение гноя или слизи.
- Слабость.
- Головокружение.
- Повышение температуры тела.
Часто бывает так, что поразив один глаз, болезнь быстро распространяется на второй, в результате чего ее течение усугубляется.
Диагностика острого конъюнктивита глаз
Диагноз острый конъюнктивит устанавливает офтальмолог на основании эпидемиологических данных, клинической картины.
С целью выяснения этиологии инфекционного конъюнктивита проводят микроскопическое, бактериологическое исследования мазка с конъюнктивы с антибиотикограммой.
С помощью осмотра переднего отрезка глаза с использованием щелевой лампы (биомикроскопия глаза) выявляется гиперемия глаз, рыхлость конъюнктивы, сосудистая инъекция, фолликулярные и сосочковые разрастания, а также дефекты роговицы.
С целью исключения язвенного поражения роговицы проводят инстилляционную пробу с флюоресцеином.
В качестве дополнительных методов диагностики используют:
- посев отделяемого из глаза;
- исследования мазка или соскоба;
- анализ крови, флюорографию, рентген органов грудной клетки, УЗИ внутренних органов.
Первая помощь при остром конъюнктивите глаз
Для лечения используют лекарственные средства, обладающие выраженным противомикробным, противовирусным или противовоспалительным действием. Они способны локализовать воспалительные процессы, не позволяя им распространиться, что облегчает течение заболевания.
При обнаружении первых признаков, рекомендуется сразу же закапать за внутренний край века больного глаза 2-3 капли 0,3% раствора левомицетина, либо 20% раствора альбуцида. Повторять закапывание каждые 3-4 часа. Это поможет снизить остроту симптомов болезни, облегчить состояние больного. Затем следует немедленно обратиться за помощью к офтальмологу.
При недуге полезно использовать специально разработанные мази, например, тетрациклин 1%. Перед использованием мази следует подготовить глаза к процедурам с помощью дезинфицирующих растворов или чайной заварки, отвара ромашки.
Особую осторожность важно соблюдать в отношении второго глаза, так как вероятность того, что болезнь распространится и на него, достаточно велика. Для предотвращения развития осложнений, в здоровый глаз также закапывается лекарство. Схему лечения заболевания назначает врач офтальмолог.
Как проводить лечение
При острой инфекционной форме назначается местное лечение с учетом типа выделенного возбудителя и его чувствительности к антибиотикам. Проводится тщательный туалет глаз: протирание век, струйное промывание конъюнктивального мешка антисептическим раствором. Для каждого глаза используются отдельные ватные шарики, пипетки, палочки, спринцовки.
После тщательного очищения век и конъюнктивальной полости производятся инстилляции антибактериальных глазных капель через каждые 2-3 ч. На ночь за веки рекомендуется закладывать антибактериальную мазь. При выраженном отеке, воспалительных изменениях конъюнктивы к лечению добавляют антиаллергические, противовоспалительные капли.
При остром бактериальном конъюнктивите категорически запрещается накладывать на глаза повязку, поскольку это увеличивает вероятность инфицирования роговицы. Лечение проводится в течение 10-12 дней до полного, стойкого исчезновения симптомов, после чего желательно проведение повторного бактериологического контроля содержимого конъюнктивальной полости.
Если вовремя не начать лечение, то заболевание может перейти в хроническую форму. Помимо всевозможных глазных мазей и капель существует множество народных средств для терапии. И если обратиться к врачу нет возможности, то можно использовать народные средства.
Народная медицина богата рецептами, именно поэтому можно подобрать средство подходящее как для лечения недуга у взрослых, так и у детей. Чтобы вылечить конъюнктивит народными средствами требуется лишь упорство и терпение, через несколько дней можно забыть о заболевании.
При правильно подобранном лечении, болезнь может пройти без осложнений за короткое время. При более сложных или запущенных случаях для выздоровления может потребоваться не менее двух недель. Чтобы результаты были максимально эффективными, нужно правильно установить причины возникновения и развития болезни, устранить сам процесс.
В случае прекращения проявлений симптомов прекращать лечение острого конъюнктивита сразу не рекомендуется. Использовать прописанные врачом препараты важно еще как минимум неделю после того, как проявления болезни сошли на нет, так как не до конца уничтоженные возбудители заболевания могут спровоцировать его повторное развитие.
Острый конъюнктивит у детей
Острый конъюнктивит у детей во многом похож с заболеванием взрослых, но вместе с тем имеет свои отличительные особенности. Что делать, если у ребенка обнаружен недуг. Лечение осуществляется в несколько этапов.
Учитывая, что глаза ребенка отличаются большей чувствительностью, чем у взрослого, до обращения к врачу лучше ничего не предпринимать. Если же обращение к специалисту невозможно, рекомендуется воспользоваться при вирусном типе Альбуцидом или любым антигистаминным препаратом, если болезнь имеет аллергическое происхождение.
Промывать глазки малыша важно каждые два часа, аккуратно массируя их по направлению от висков к носу. Если на поверхности век образовались корочки их нужно удалять салфетками, смоченными в бактерицидном растворе. По мере улучшения состояния заболевшего, число промываний сократить до трех раз за день.
Леченые мази аккуратно закладывать под нижнее веко, а капли вводить при помощи пипетки. Это сведет к минимуму риск травматизма слизистых оболочек, избавит ребенка от дискомфорта. Если малыш трудно переносит процедуру можно попросить его крепко зажмурить веки, нанести немного препарата между ними. Лекарство попадет в глаза после того, как он их откроет. Капли перед введением слегка разогреть руками это снизит риск лишнего раздражения.
Использовать для лечения заболевания стероидные препараты не рекомендуют, так как со временем они вызывают привыкание, что значительно снижает их эффективность.
Меры профилактики
Профилактика острого конъюнктивита сводится к выполнению обычных правил гигиены. Следует чаще мыть руки с мылом, пользоваться индивидуальным полотенцем, не касаться руками глаз. Вместо носовых платков рекомендуется использовать одноразовые салфетки.
Профилактика конъюнктивита заключается в выявлении аллергенов и избегании контакта с ними; укреплении иммунитета; лечении хронических очагов инфекции; регулярном посещение врача для лечения сопутствующих заболеваний, способных спровоцировать болезнь.
Острый конъюнктивит не является безобидным заболеванием. Многие считают, что обращаться к врачу необязательно. Но это не так. Конъюнктивит может быть проявлением более серьёзной патологии или стать причиной тяжёлого осложнения вплоть до слепоты. Своевременное обращение к специалисту, выполнение всех рекомендаций по лечению может спасти зрение, предотвратить осложнения. А соблюдение мер профилактики поможет и вовсе избежать заболевания.